アクイプタ(アトゲパント)とは?片頭痛の新しい飲み薬を医師が解説


GLP-1受容体作動薬は、比較的新しいタイプの糖尿病治療薬であり、インスリンの分泌を促す効果と食欲抑制による体重減少効果があることが特徴です。日本では2010年から販売され、2型糖尿病の治療に広く使用されています。
本記事では、GLP-1受容体作動薬の特徴と使用上の注意点について詳しく解説します。
▼【来院】のご予約はこちら▼
▼【オンライン診療】のご予約はこちら▼

記事監修:天野方一(イーヘルスクリニック新宿院 院長)
経歴:埼玉医科大学卒業後、東京慈恵会医科大学付属病院や足利赤十字病院などで勤務。2016年、帝京大学大学院公衆衛生学研究科へ入学。2018年、ハーバード大学公衆衛生大学院(Harvard T.H. Chan School of Public Health)へ留学。予防医療特化のメディカルクリニックで勤務後、2022年「イーヘルスクリニック新宿院」開院。
専門分野:腎臓内科、抗加齢医学(アンチエイジング)、産業医学
資格:日本腎臓学会専門医・指導医、抗加齢医学会専門医、日本医師会認定産業医、公衆衛生学修士・博士
2型糖尿病の原因としては、
①インスリンが不足(インスリン分泌不十分)
②インスリンの働きが低下(インスリン抵抗性)
などがあります。
よって、2型糖尿病の治療は、インスリンが不足する「インスリン分泌不十分」や、はたらきが低下する「インスリン抵抗性」の原因を改善することが基本です。
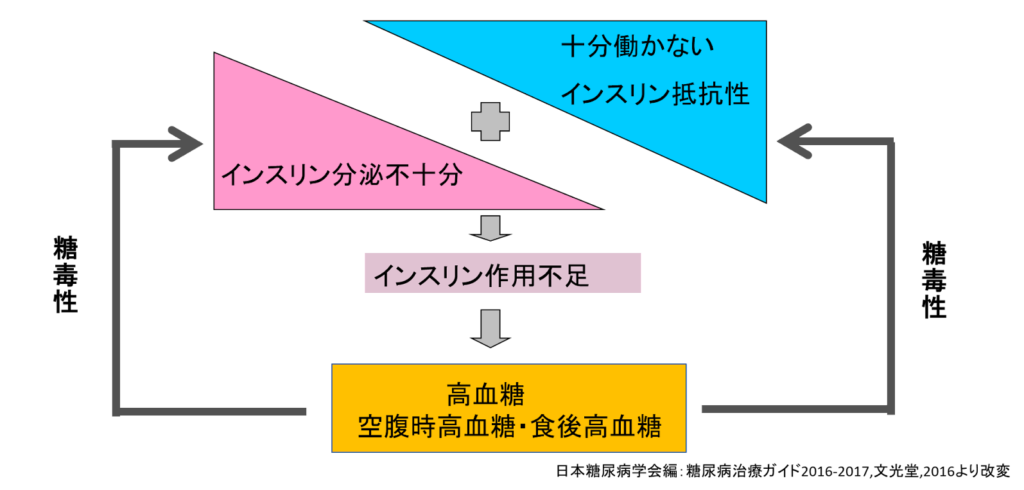
GLP-1受容体作動薬は主にインスリン不足を改善し、血糖を下げる作用があります。
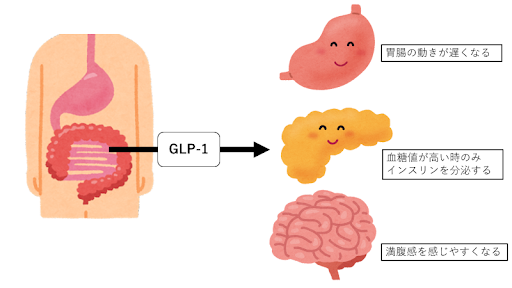
GLP-1は、もともと人間の体にあるホルモンです。膵臓に作用して血糖値を下げるインスリンの分泌を促すはたらきがあります。GLP-1受容体作動薬はGLP-1を補う薬であり、膵臓からインスリンの分泌を助けます。通常GLP-1は食事をすると小腸から分泌されて体内で分解されますが、GLP-1受容体作動薬のGLP-1は分解されにくいため、インスリン分泌を促して血糖値を下げる効果を発揮します。
GLP-1受容体作動薬の特徴を解説します。
GLP-1は、もともと人間の体にあるホルモンです。膵臓すいぞうに作用して血糖値を下げるインスリンの分泌を促すはたらきがあります。GLP-1受容体作動薬はGLP-1を補う薬であり、膵臓からインスリンの分泌を助けます。通常GLP-1は食事をすると小腸から分泌されて体内で分解されますが、GLP-1受容体作動薬のGLP-1は分解されにくいため、インスリン分泌を促して血糖値を下げる効果を発揮します。
インスリンは唯一体内で血糖値を下げるはたらきをもつホルモンで、膵臓にある“β細胞”で作られています。インスリン治療薬は、不足している分のインスリンを注射で補うことで、血糖値の上昇を抑えます。つまりGLP-1受容体作動薬はインスリンの分泌を促す薬で、インスリン治療薬は直接インスリンを追加する薬ということになります。
GLP-1受容体作動薬には胃の消化運動を促す“グルカゴン”というホルモンの分泌を抑えるはたらきもあります。そのため、食べ物を消化するのにかかる時間が長くなって、食欲を抑える効果があることも特徴の1つです。
一般的に糖尿病治療薬は使用すると血糖値の状態に関係なく効果が現れるため、効きすぎると血糖値が下がりすぎ、動悸、冷や汗、吐き気、だるさなどの低血糖症状が現れることがあります。一方で、GLP-1受容体作動薬は血糖値が上がったときだけ作用するため、低血糖症状が現れにくいとされています。
▼参考URL
https://lumedia.jp/diet/906/
GLP-1受容体作動薬は、低血糖の副作用が現れにくいとされています。しかし、使用するときには注意しなければならないこともあります。
低血糖などの副作用が少ないといわれるGLP-1受容体作動薬ですが、全く副作用が出ないというわけではありません。GLP-1受容体作動薬は胃の消化運動を抑えるはたらきがあるため、使い始めは吐き気、胸やけ、便秘、下痢などお腹の症状が現れることがあります。多くは数日から数週間で自然に慣れていきますが、症状が続くときは薬剤のタイプや量が体に合っていない可能性が考えられます。
糖尿病の治療は、いくつかの治療薬を組み合わせて行うことも少なくありません。GLP-1受容体作動薬以外の治療薬を一緒に使用している場合は、低血糖の症状が現れやすくなります。動悸、吐き気、冷や汗、だるさなどの症状が現れたときは、糖分を補給しましょう。また、気になる症状がみられた場合は医師や薬剤師に相談しましょう。
現在日本で使われている主なGLP-1受容体作動薬

糖尿病の治療薬“GLP-1”に関するよくある質問を解説します。
インスリンは唯一体内で血糖値を下げるはたらきをもつホルモンで、膵臓にある“β細胞”で作られています。インスリン治療薬は、不足している分のインスリンを注射で補うことで、血糖値の上昇を抑えます。つまりGLP-1受容体作動薬はインスリンの分泌を促す薬で、インスリン治療薬は直接インスリンを追加する薬ということになります。
体内にはインスリン分泌を促進する「GIP」と「GLP-1」という生体内ホルモンがあります。これらに作用するGLP-1受容体作動薬は、日本では2010年から販売され、2型糖尿病の治療に使用されています。
しかし、これまでGLP-1受容体作動薬しかなかったため、GIPに作用する薬剤はありませんでした。マンジャロ®は、世界初のGIP/GLP-1受容体作動薬であり、特にGIPに対する作用が強いとされています。両方の受容体を刺激することで、薬剤としての効果が強まると考えられています。
リベルサスとオゼンピックは、どちらも2型糖尿病治療薬であり、GLP-1受容体作動薬として作用します。使用方法にも差があり、リベルサスは舌下錠として口内に置いて溶かす方法で、オゼンピックは皮下注射として投与されます。
GLP-1受容体作動薬は、血糖値を下げるインスリンの分泌を促進し、胃腸の動きを調整し、食欲を抑制する薬であり、3〜6か月で5〜10kgの体重減少が期待できます。海外では肥満症の治療薬として使用されています。日本国内では、リベルサスという唯一のGLP-1経口薬が2021年2月に発売され、当院ではこれを主に使用しています。リベルサスの成分であるセマグルチドは、ビクトーザの成分であるリラグルチドと比較して、体重減少効果が約3倍高いと報告されています。最近の研究によると、セマグルチドを服用したグループでは、プラセボを使用したグループと比較して、平均14.9%、15.3kgの体重減少が記録されました。
ただし、現時点で肥満外来(医療ダイエット外来)は自費診療となり、保険適用外になります。
2023年3月27日にGLP-1受容体作動薬の「ウゴービ®皮下注(セマグルチド)」が肥満症の適応として保険診療で認可されました。これは約30年ぶりの抗肥満症薬の保険治療認可となります。臨床試験では、ウゴービを使用した群では平均で体重が13.2%減少したことが示されています。具体的には、体重100kgの人がウゴービ2.4mgの皮下注射を週に1回68週間継続することで平均で13.2kgの減量が得られることが示されました。
ウゴービという薬は、糖尿病治療薬として使われているオゼンピックやリベルサスと同じ成分であり、その効果も脳の中枢を刺激して食欲を抑え、胃の運動を抑制することで体重を減らす効果が期待されます。ウゴービの最大投与量は、オゼンピックの最大投与量1.0mgに比べて2.4mgまでできるため、より強力な効果が期待できます。ただし、消化器系の副作用である吐き気、下痢、便秘などがより多く見られる可能性があるため、慎重に使用する必要があります。
2023年3月27日、厚生労働省が肥満症を対象疾患とした「ウゴービ®皮下注(セマグルチド)」を承認したことが発表されました。適応症は、高血圧・脂質異常症・2型糖尿病のいずれかを有し、食事療法・運動療法を行っても十分な効果が得られず、かつBMIが27kg/m2以上で2つ以上の肥満に関連する健康障害を有する、またはBMIが35kg/m2以上の患者さんに限られます。ただし、薬価や発売日は未定です。
当院ではウゴービ®を処方するにあたっては、保険診療上の対象になるかを適切に判断し、注射の使い方や副作用のことなどを説明させていただいた上での適正使用をさせていただきます。処方可能になりましたらまたお知らせいたします。
ウゴービ®皮下注の適応は”高血圧・脂質異常症・2型糖尿病のいずれかを有し、食事療法・運動療法を行っても十分な効果が得られず、以下に該当する場合に限る。”に限られます。
※肥満に関連した健康障害:
糖尿病は生涯を通して、どのように上手に管理するかが重要です。血糖値を下げることは、治療の手段であり目的ではありません。治療の本来の目的は、糖尿病による合併症の発症を防止し、患者さんが健康で生活の質(QOL)が向上し、健康な人と同じ寿命を過ごせるようにすることです。
糖尿病による合併症を予防するためには、HbA1cを7%未満にすることが推奨されています。ただし、体の状態や治療内容は一人ひとり異なるため、目標値は患者さんの個別の状況に合わせて設定されます。一般的には、高齢者や合併症が進行している方は目標数値を緩やかに、若年者や妊娠中の方はより厳しい数値に設定されます。
当院の治療方針は”薬物療法”と”食事・栄養への介入”の2本柱で行っています。
薬物療法は歴史は60年以上と古く、『糖尿病診療ガイドライン2019』においても第一選択薬として推奨されているメトホルミン、最近の研究では、腎臓病や心臓病リスクを低下させる可能性があるSGLT2阻害剤や血糖値を下げるだけでなく、体重の減少の低下などの追加の利点があるGLP-1受容体作動薬・GIP/GLP-1受容体作動薬などを使っていきます。
*強化型インスリン療法になった場合は、基幹病院などと連携して治療を行っていきます。
イーヘルスクリニック新宿院の内科・糖尿病内科では、糖尿病の診療を行っています。医師をはじめ、看護師や管理栄養士、検査技師などがチームを組んで患者さんの健康を全力でサポートします。診療は土日祝日も対応しており、24時間365日診療予約がネットから可能です。忙しい方でも受診しやすい体制を整えていますので、お困りごとがありましたらお気軽にご相談ください。
▼【来院】のご予約はこちら▼
▼【オンライン診療】のご予約はこちら▼
■関連記事はこちらもチェック!
■糖尿病予防のためにできることって? ~バランスのよい食事と続けやすい運動が大切~
■糖尿病ではどんな症状が出るの? 〜初期症状や種類別の症状をご紹介〜
■糖尿病を引き起こす原因とは? ~種類別の原因と予防法についてご紹介~
■糖尿病の治療薬の特徴とは? ~飲み薬や注射薬の種類別にご紹介~
■糖尿病の食事療法における栄養指導の内容とは?〜食事のポイントをご紹介〜
■糖尿病が治る可能性とは?~「治る」の意味や治す方法についてご紹介~
▼参考記事
▼参考文献